Dra. Sílvia Vieira
Ginecologista Obstetra
Coordenadora do Centro
de Diagnóstico e Tratamento de Endometriose

Miomas uterinos:
Atualizações sobre epidemiologia, diagnóstico e fatores de risco
HPA Magazine 24 // 2025
Os miomas uterinos são os tumores benignos mais frequentes do trato genital feminino, com elevado impacto clínico, sendo responsáveis por significativa morbilidade ginecológica e a principal causa de histerectomia em mulheres em idade reprodutiva.

Definição e Histopatologia
Trata-se de um tumor mesenquimatoso benigno monoclonal, originado de células musculares lisas e fibroblastos do miométrio. Do ponto de vista histológico, os miomas apresentam proliferação celular organizada, podendo sofrer degenerações hialina, cística, hemorrágica ou calcificada.
Epidemiologia
A verdadeira incidência dos miomas é subestimada, dada a alta proporção de casos assintomáticos. Estima-se uma prevalência entre 20 a 40% nas mulheres em idade fértil, atingindo até 70 a 80% aos 50 anos de idade. A incidência é 2 a 3 vezes maior em mulheres negras, que tendem a apresentar lesões mais sintomáticas, volumosas, múltiplas e de início mais precoce. A frequência tende a diminuir com a menopausa.
Etiopatogénese
A patogénese envolve dois eventos principais:
1. Mutações somáticas em miócitos normais, promovendo a sua transformação em células alteradas.
2. Crescimento clonal dessas células alteradas sob estímulo hormonal e de fatores de crescimento.
Estão implicados fatores genéticos, hormonais (particularmente estrogénio e progesterona), ambientais e epigenéticos.
Fatores de Risco
Vários fatores estão associados a maior risco de desenvolvimento de miomas:
• Idade reprodutiva avançada
• Menarca precoce
• Nuliparidade
• Intervalo > 5 anos desde o último parto
• Défice de vitamina D
• Exposição in utero ao dietilestilbestrol (DES)
• Exposição a disruptores endócrinos (ftalatos, BPA, PCBs, organoclorados)
• Stress crónico e eventos de vida major
Fatores Protetores
Estudos sugerem efeito protetor de:
• Paridade ≥ 3 partos
• Idade materna avançada no primeiro parto
• Intervalo curto desde o último parto
• Dispositivo intrauterino de levonorgestrel (DIU-LNG)
• Acetato de medroxiprogesterona
• Dieta rica em frutas, vegetais, peixe e laticínios
• Exercício físico regular
• Diabetes mellitus tipo 2 (potencialmente pela ação antimitogénica da metformina)
A associação entre tabagismo e o risco reduzido de miomas, atribuída à inibição da aromatase, permanece controversa.
Classificação e Localização
Os miomas podem ser classificados segundo sua localização em:
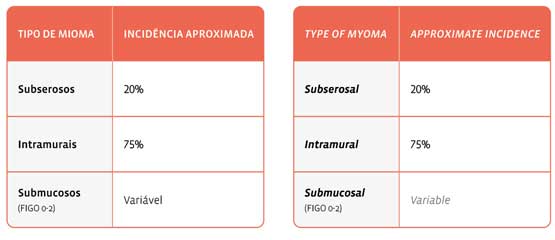
A classificação da Federação Internacional de Ginecologia e Obstetrícia (FIGO), em conjunto com a European Society for Gynaecological Endoscopy (ESGE), tem sido amplamente adotada para padronização diagnóstica e terapêutica. Esta classificação considera o grau de penetração do mioma na cavidade endometrial e sua relação com a parede miometrial.
Manifestações Clínicas
Os sintomas variam conforme o número, tamanho e localização dos miomas. Os mais frequentes incluem:
• Hemorragia uterina anormal (HUA)
• Dor pélvica ou lombar
• Massa abdominal palpável
• Infertilidade e falhas de implantação
• Abortos de repetição
• Sintomas compressivos (bexiga e reto)
Diagnóstico
O diagnóstico é baseado na avaliação clínica e em exames complementares:
Exame clínico
• Toque bimanual: útero aumentado, bosselado, duro-elástico
• Espéculo: pode revelar mioma “parido” através do canal cervical
Exames de imagem
• Ecografia Pélvica Transvaginal (TVUS): exame inicial de escolha, com elevada sensibilidade para lesões ≥ 1 cm
• Ecografia Transabdominal: complementar em casos de útero volumoso
• Histerossonografia (HSN): útil para avaliar deformidade da cavidade endometrial
• Ressonância Magnética (RM): ideal para o mapeamento pré-operatório, especialmente em miomas múltiplos, submucosos ou degenerados
• Histeroscopia Diagnóstica: indicada em casos de suspeita de miomas intracavitários; permite diagnóstico e tratamento no mesmo ato
Exames laboratoriais
• Dosagem de desidrogenase láctica (DHL) e isoenzimas pode auxiliar no diagnóstico diferencial com sarcoma, embora sem especificidade suficiente para excluir malignidade.
Considerações Finais
Apesar de benignos, os miomas uterinos têm impacto relevante na qualidade de vida e saúde reprodutiva feminina. O diagnóstico precoce e a classificação adequada são essenciais para a definição terapêutica. A diferenciação com tumores malignos como os sarcomas ainda representa um desafio, reforçando a importância da avaliação multidisciplinar individualizada.









